

Theo dõi Báo Thanh tra trên

Nghiêm Lan
Thứ ba, 14/11/2023 - 21:25
(Thanh tra) - Bệnh sốt xuất huyết (SXH) hay còn gọi là Dengue, ở Hà Nội đang vào đỉnh dịch và lan dần ra các tỉnh. Nhiều bệnh nhân nhập viện vì tiểu cầu thấp. Tuy nhiên, tiểu cầu thấp không hoàn toàn phản ánh mức độ nặng của bệnh. Cô đặc máu mới là yếu tố quan trọng quyết định bệnh nhân có biểu hiện sốc hay không. Đây là nguyên nhân chính dẫn đến tử vong.
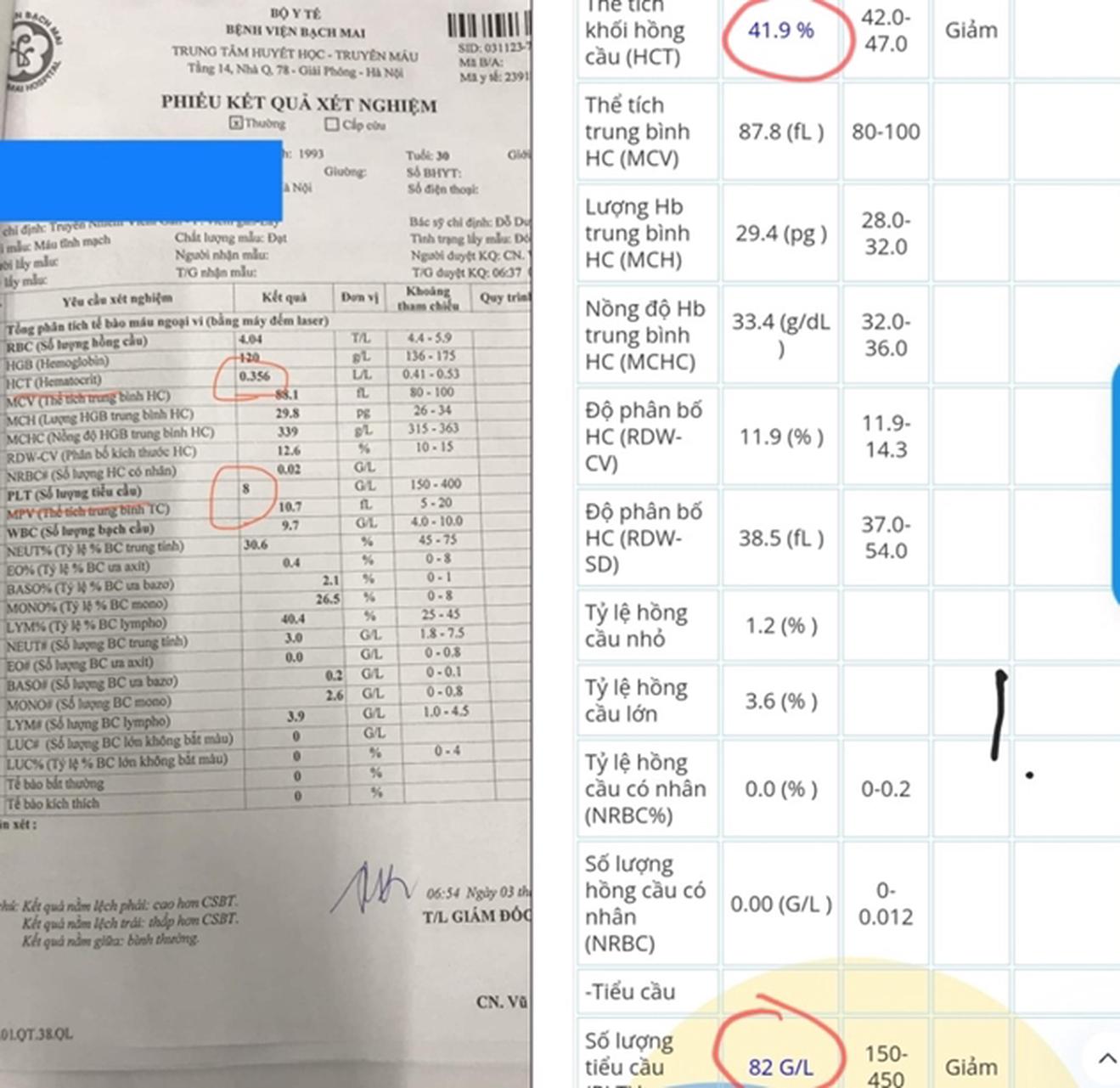
Kết quả xét nghiệm máu thể hiện chỉ số tiểu cầu và chỉ số cô đặc máu (HTC). Ảnh: Nghiêm Lan
Khi bị bệnh SXH cần theo dõi và phát hiện sớm các dấu hiệu của cô đặc máu để nhập viện và điều trị kịp thời.
Để hiểu rõ hơn những vấn đề trên, cũng như tránh quá tải cho bệnh viện và giảm áp lực cho việc theo dõi truyền tiểu cầu, chúng tôi đã có cuộc trò chuyện với PGS-TS Đỗ Duy Cường, Giám đốc Trung tâm Bệnh Nhiệt đới, Bệnh viện Bạch Mai - chuyên gia về điều trị bệnh truyền nhiễm.
+ Ông có thể cho biết cụ thể số lượng bệnh nhân SXH (Dengue) nhập viện gần đây của Trung tâm Bệnh Nhiệt đới, Bệnh viện Bạch Mai?
PGS-TS Đỗ Duy Cường: Khoảng hơn 1 tháng trở lại đây, số ca SXH nhập viện liên tục tăng, trung bình mỗi ngày có 40-50 ca đến khám và khoảng 20-30 ca nhập viện với các dấu hiệu cảnh báo. Nhiều trường hợp có biểu hiện xuất huyết nặng hoặc sốc giảm thể tích do cô đặc máu, từ đầu vụ dịch đến nay đã có khoảng 10 trường hợp tử vong, nhiều trường hợp tử vong ở người trẻ tuổi, không có bệnh nền. Dự báo tháng 11 sẽ là đỉnh dịch khi mà thời tiết chuyển thu, mưa nhiều, muỗi có điều kiện thuận lợi để phát triển. Do vậy, công tác phòng, chống dịch bệnh có thể sẽ rất căng thẳng trong thời gian sắp tới.
+ Vì sao tiểu cầu hạ không đáng lo ngại, mà khi chỉ số hematocrit (HCT) trong công thức máu thể hiện cô đặc máu mới đáng lo ngại. Vì sao khi máu bị cô đặc lại gây nguy hiểm đến tính mạng?
PGS-TS Đỗ Duy Cường: Tiểu cầu chỉ là một trong các chỉ số của xét nghiệm công thức máu. Trung bình số lượng tiểu cầu 150-450 G/L, nếu tiểu cầu giảm <100 thì sẽ có nguy cơ xuất huyết. Tuy nhiên, trong cơ chế bệnh sinh của SXH Dengue, virus không chỉ gây ức chế tủy xương làm giảm tiểu cầu, mà còn có một cơ chế khác rất quan trọng, đó là gây tổn thương thành mao mạch, gây thoát huyết tương ra khỏi lòng mạch để thấm vào các khoang của cơ thể như khoang màng bụng, màng phổi, màng tim…
Để đánh giá chỉ số gây cô đặc máu, người ta xem giá trị HCT cũng có sẵn trong công thức máu, nếu tăng hơn 20% so với giá trị ban đầu (bình thường từ 35 - 45%) thì coi như có cô đặc máu. Máu cô đặc sẽ dẫn đến hiện tượng có tràn dịch màng bụng, màng phổi… Từ đó sốc giảm thể tích, rối loạn đông máu và suy đa phủ tạng. Lúc này, việc cứu chữa hết sức khó khăn và nguy cơ tử vong cao.
+ Hiện nay có dịch vụ xét nghiệm công thức máu tại nhà. Xin ông cho biết chỉ số tiểu cầu và chỉ số HCT khi nào thì đáng lo ngại? Khi nào bệnh nhân cần đến bệnh viện điều trị, vì nhiều người khi tiểu cầu hạ chưa đến mức phải nhập viện nhưng vẫn đến bệnh viện điều trị?

PGS- TS Đỗ Duy Cường chụp ảnh cùng bệnh nhân L.V.S. ngày xuất viện (ngày thứ 8 bị SXH Dengue), cho dù tiểu cầu còn có 8 G/l, nhưng ăn thấy ngon miệng hơn, không còn dấu hiệu như trước. Ảnh: Nghiêm Lan
PGS-TS Đỗ Duy Cường: Dịch vụ xét nghiệm máu tại nhà cũng rất hữu ích, giúp người dân có thể ở nhà mà cũng phát hiện ra bệnh nhanh chóng ngay từ ngày đầu, đồng thời theo dõi, tiên lượng bệnh dựa vào 2 chỉ số tiểu cầu và HCT. Tuy nhiên, cần phải hiểu đúng ý nghĩa của mỗi giá trị và giá trị nào là quan trọng. Người dân thường chỉ quan tâm chỉ số tiểu cầu thấp để yêu cầu nhập viện truyền tiểu cầu, vì lo sợ nếu tiểu cầu quá tụt sẽ nguy cơ chảy máu mà không chú ý chỉ số cô đặc máu. Đây là chỉ số quan trọng, phản ánh mức độ thoát huyết tương. HTC trên 20% so với giá trị trước đó thì sẽ có nguy cơ gây sốc giảm thể tích, đây là chỉ số cảnh báo phải nhập viện để truyền dung dịch cao phân tử và theo dõi sát để không xảy ra sốc.
Ví dụ, bệnh nhân L.V.S. 30 tuổi ngụ tại Hoàng Mai, Hà Nội, cao 1m80, nặng 90kg, thường xuyên thể thao, sức khỏe rất tốt. Tuy nhiên, khi bị SXH người vẫn khó chịu, mệt mỏi như những người SXH khác. Ngày 4/11, sau 3 ngày điều trị, bệnh nhân S. mới được xuất viện.
“Khi bị SXH Dengue đến ngày thứ 4, tôi sốt đến 39 độ, xét nghiệm công thức máu có chỉ số tiểu cầu là 82G/L, chỉ số HCT là 41,9%, đau bụng, buồn nôn, người rất mệt... Khi nhập viện (Trung tâm Bệnh Nhiệt đới, Bệnh viện Bạch Mai), bác sĩ giải thích với tình trạng này đã có cô đặc máu... Sau 3 ngày điều trị, sức khỏe tương đối ổn định, tôi được xuất viện”, bệnh nhân S. nói.
Chỉ số HTC của bệnh nhân S. khi vào viện (41,9%) và khi ra viện (35,6%), PGS-TS Đỗ Duy Cường giải thích như sau: Chỉ số HCT của S. lúc ra viện 35,6%, tức là bình thường chỉ là như vậy. Nhưng khi vào viện tăng lên 41,9%, tức là tăng gần 20% so với chỉ số 35,6%. Tức là bệnh nhân S. khi vào viện đã có cô đặc máu. Nếu chỉ nhìn vào số 41,9% mà so với số tham chiếu 42.0 - 47.0 thì người ta sẽ tưởng là không tăng. Thực ra là có tăng rồi.
+ Ông có khuyến cáo gì với người dân?
PGS-TS Đỗ Duy Cường: Trong những ngày đầu (ngày thứ 1 đến ngày thứ 3), bệnh nhân có thể điều trị ở nhà, uống nhiều nước, có thể truyền dịch và dùng thuốc hạ sốt đúng cách. Tuyệt đối không dùng kháng sinh, các thuốc có chứa aspirin hoặc corticoid. Từ ngày thứ 4 đến ngày thứ 7 là ngày nguy hiểm, cần theo dõi xét nghiệm công thức máu hàng ngày để xem 2 chỉ số là tiểu cầu và HTC. Đồng thời phát hiện các dấu hiệu cảnh báo để có thể nhập viện như chảy máu cam, chảy máu chân răng, chấm xuất huyết dưới da, đi tiểu, đi ngoài ra máu, nôn ra máu, rong kinh, rong huyết, chân tay lạnh, tiểu ít, đau bụng vùng gan, buồn nôn, mệt lả, hoặc kích thích, vật vã…
Khoảng 5 - 10% các bệnh nhân sẽ có biểu hiện cô đặc máu và đi vào sốc, lúc này sẽ phải truyền các dung dịch cao phân tử, nếu tiểu cầu giảm nặng dưới 5G/L và chảy máu thì sẽ có chỉ định truyền khối tiểu cầu. Sau ngày thứ 7 trở đi thì các triệu chứng sẽ lui dần và bước vào thời kỳ hồi phục, bệnh nhân sẽ hết sốt, ăn ngon miệng trở lại, tiểu cầu sẽ tăng dần trở lại và HTC sẽ trở lại bình thường.
Nên đổi tên gọi “bệnh sốt xuất huyết” thành “bệnh Đanh”
Theo PGS-TS Đỗ Duy Cường: "Chúng ta vẫn theo thói quen gọi tên “bệnh SXH” mà nên hiểu đúng về bệnh cũng như các dấu hiệu như trên đã nêu. Vì vậy, nên đổi tên thành “bệnh đanh” hay “bệnh Dengue” theo quy định của WHO và thông lệ quốc tế.
Hiện nay, Tổ chức Y tế Thế giới không gọi là “bệnh SXH Dengue” mà chỉ gọi là “bệnh Dengue”, bởi đây là bệnh do virus Dengue gây ra, không chỉ gây giảm tiểu cầu dẫn đến xuất huyết mà nó còn gây rối loạn huyết động và gây ra thoát huyết tương. Nhiều trường hợp sốc giảm thể tích, suy đa tạng mà không liên quan mức độ xuất huyết.
Trong các khuyến cáo, Tổ chức Y tế Thế giới cũng khuyến cáo không nên tập trung vào việc chống xuất huyết giảm tiểu cầu, mà quên đi việc theo dõi và điều trị cô đặc máu. Vì tiểu cầu giảm thấp sẽ tự hồi phục, nhưng rối loạn huyết động do cô đặc máu sẽ dẫn đến sốc, rất khó điều trị, nguy cơ tử vong cao. Đổi tên gọi cũng là cách để người dân quen dần với tên bệnh mới này và để có thái độ xử trí phù hợp với từng giai đoạn của bệnh. Nhiều trường hợp chuyển sang giai đoạn hồi phục, ngày thứ 6, thứ 7 trở đi, tiểu cầu dù còn thấp nhưng không có cô đặc máu thì vẫn có thể xuất viện và không cần phải truyền tiểu cầu”.
Ý kiến bình luận:
Hiện chưa có bình luận nào, hãy trở thành người đầu tiên bình luận cho bài biết này!

(Thanh tra) - Ngày 24/12, Chủ tịch UBND TP Hà Nội Vũ Đại Thắng chủ trì hội nghị công bố các quyết định của Chủ tịch UBND thành phố về công tác cán bộ.
Chính Bình

(Thanh tra) - Trong bối cảnh bệnh hô hấp ở trẻ nhỏ gia tăng cuối năm, Hệ thống Tiêm chủng VNVC triển khai tiêm kháng thể đơn dòng RSV trên phạm vi toàn quốc, giúp giảm nguy cơ viêm phổi, viêm tiểu phế quản và các biến chứng nặng, qua đó giảm gánh nặng điều trị và nhập viện cho trẻ em.
Hoa Nguyễn
Chính Bình
Chính Bình
Chính Bình
Hải Lương

T. Minh

Nguyệt Trang

Hải Lương

Chính Bình

Văn Thanh

LHC

Phúc Anh

T.Vân

T.Vân

Bảo San

Hải Lương

Minh Khôi